Enfermedades óseas asociadas a trastornos endocrinos
Hipertiroidismo
El hipertiroidismo es una afección en la cual la glándula tiroides produce una cantidad excesiva de hormonas tiroideas, lo que puede tener un impacto negativo en diversos sistemas del cuerpo, incluyendo los huesos. Las hormonas tiroideas desempeñan un papel crucial en el metabolismo y el desarrollo normal de los huesos. Sin embargo, cuando hay un exceso de estas hormonas debido al hipertiroidismo, pueden surgir varias implicancias óseas.
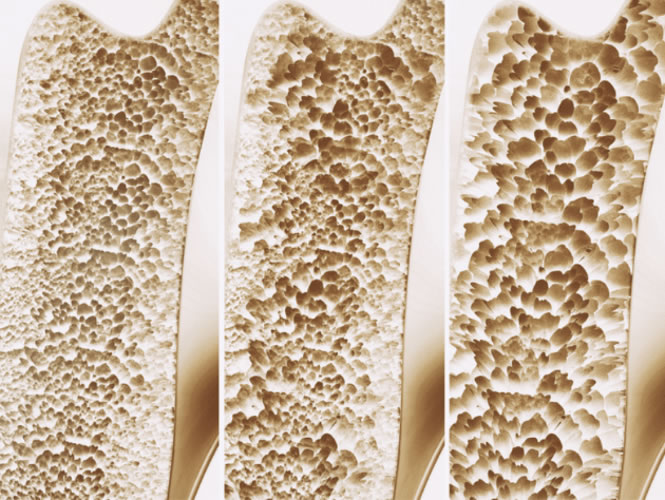
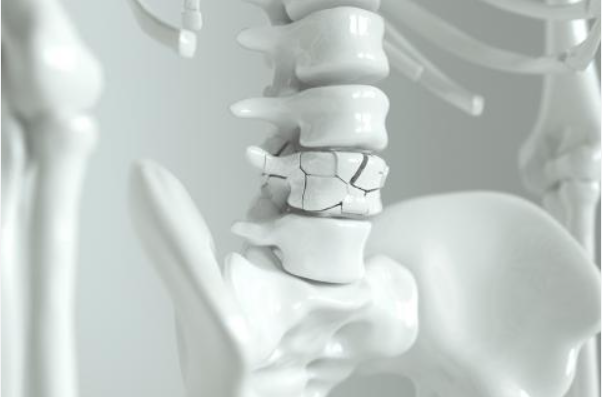
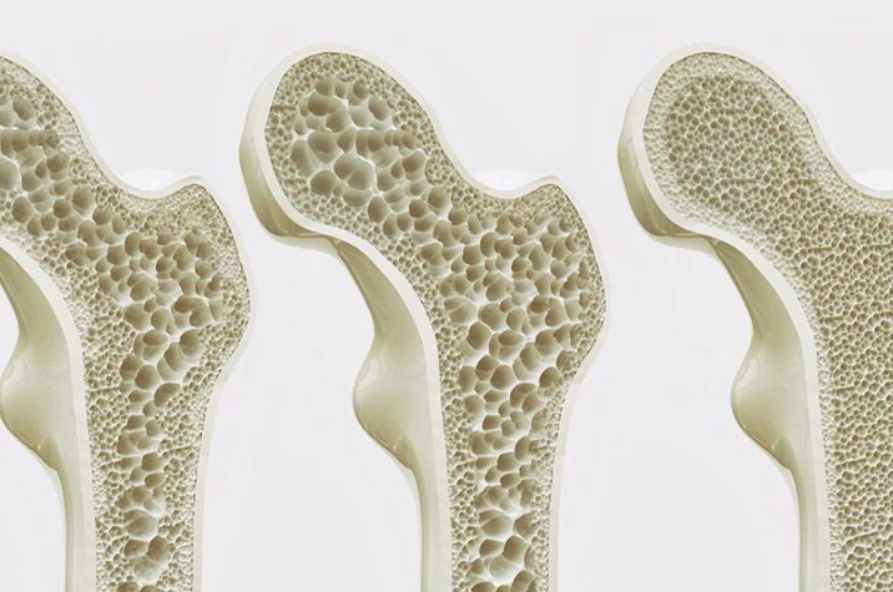
El hipertiroidismo puede tener efectos preocupantes en la salud ósea. Las hormonas tiroideas en exceso pueden acelerar la pérdida de minerales esenciales, como el calcio y el fósforo, debilitando los huesos con el tiempo y aumentando el riesgo de fracturas. Además, esta afección puede conducir a la osteoporosis, una enfermedad que debilita los huesos y los hace más propensos a fracturarse, incluso con una pequeña caída o lesión. Aquellos con hipertiroidismo también pueden experimentar dolor en los huesos y articulaciones debido a cambios en el metabolismo y la estructura ósea. Además, las hormonas tiroideas en exceso pueden afectar los músculos que rodean los huesos, ejerciendo mayor presión sobre el esqueleto y aumentando el riesgo de lesiones.
Síndrome de Cushing
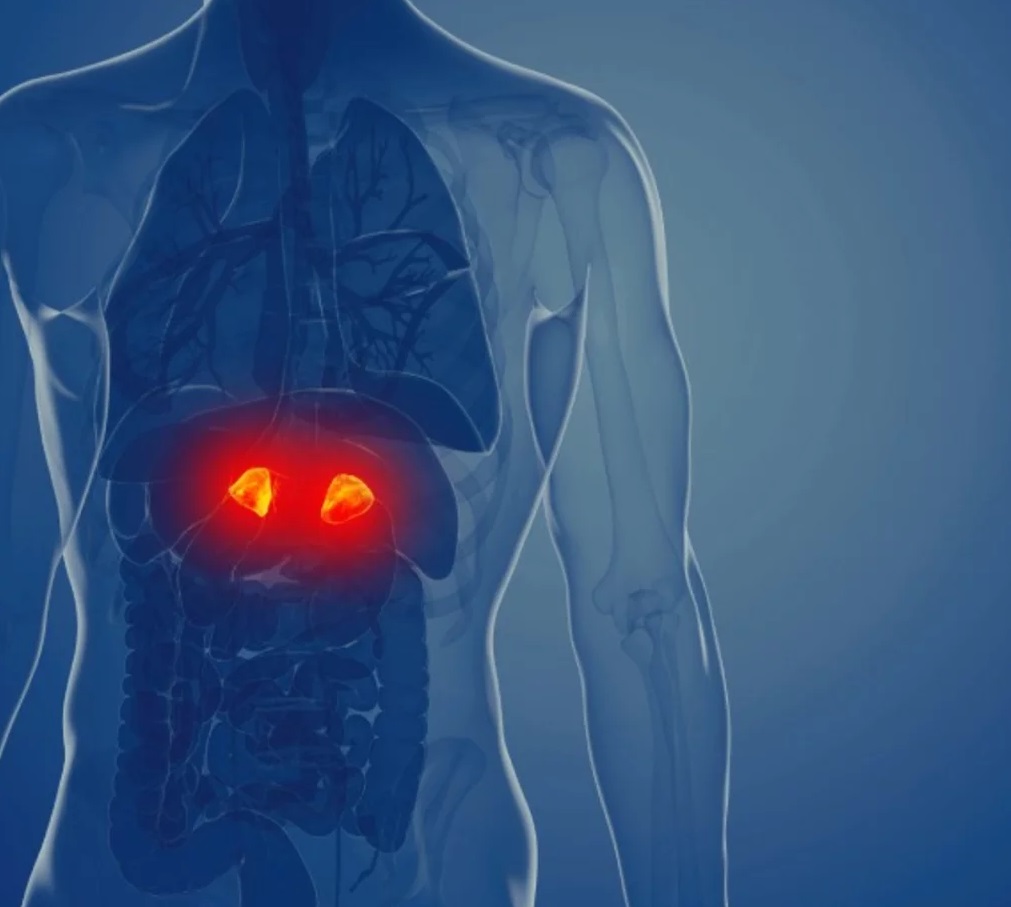
Las complicaciones óseas son una de las consecuencias más significativas del síndrome de Cushing. Esta enfermedad endocrina, caracterizada por niveles crónicamente altos de cortisol en el cuerpo, puede tener un impacto negativo en la salud ósea.
El exceso de cortisol puede interferir con el proceso de formación y mantenimiento de los huesos, lo que conduce a una disminución de la densidad ósea y un mayor riesgo de osteoporosis. Esto aumenta la fragilidad ósea y el riesgo de fracturas. Además, el síndrome de Cushing puede provocar una redistribución de la grasa corporal hacia el tronco y la cara, mientras que los brazos y las piernas se vuelven más delgados. Esta redistribución de la grasa puede llevar a una mayor carga mecánica en los huesos, lo que aumenta aún más el riesgo de fracturas.
Es importante destacar que la pérdida ósea en el síndrome de Cushing puede ser reversible con el tratamiento adecuado. Una vez que los niveles de cortisol se normalizan, se puede detener la pérdida ósea y, en algunos casos, incluso se puede recuperar la densidad ósea.
El manejo de las complicaciones óseas en el síndrome de Cushing puede incluir medidas como la suplementación de calcio y vitamina D, la implementación de un estilo de vida saludable que incluya una dieta equilibrada y ejercicio de carga, y la evaluación regular de la densidad ósea mediante pruebas como la densitometría ósea.
Diabetes
La diabetes tipo 1 y tipo 2 pueden aumentar el riesgo de desarrollar osteoporosis, una enfermedad en la que los huesos se vuelven frágiles y propensos a fracturas.
La hiperglucemia crónica, característica de la diabetes mal controlada, puede afectar la función y la salud de las células óseas, lo que puede conducir a una disminución en la formación de hueso nuevo y una mayor resorción ósea. Además, la diabetes puede causar daño a los vasos sanguíneos, lo que disminuye el flujo de sangre y nutrientes hacia los huesos, comprometiendo su salud.
Las personas con diabetes también tienen un mayor riesgo de desarrollar complicaciones musculoesqueléticas, como contracturas musculares, tendinopatías y enfermedades de los tejidos blandos. Esto puede limitar la movilidad y afectar negativamente la salud y la función de los huesos.
Es importante destacar que el control adecuado de la diabetes y el mantenimiento de niveles de azúcar en la sangre dentro del rango objetivo pueden ayudar a prevenir o minimizar las complicaciones óseas. Esto implica seguir un plan de tratamiento integral que incluya una alimentación saludable, actividad física regular, monitoreo de glucosa en la sangre y medicamentos según las indicaciones médicas.
Hiperparatiroidismo primario
El hiperparatiroidismo primario, un trastorno endocrino caracterizado por niveles elevados de hormona paratiroidea (PTH), puede tener importantes complicaciones óseas. La PTH desempeña un papel crucial en la regulación del metabolismo del calcio en el cuerpo, y su exceso puede afectar negativamente la salud ósea.
Una de las complicaciones más comunes del hiperparatiroidismo primario es la pérdida de densidad ósea, lo que aumenta el riesgo de osteoporosis y fracturas óseas. El exceso de PTH puede causar una mayor liberación de calcio de los huesos hacia la sangre, lo que debilita gradualmente la estructura ósea.
El tratamiento del hiperparatiroidismo primario, que generalmente implica la extirpación quirúrgica del adenoma paratiroideo o la hiperplasia de las glándulas paratiroides, puede ayudar a controlar las complicaciones óseas. Una vez que los niveles de PTH vuelven a la normalidad, la pérdida ósea puede detenerse y, en algunos casos, la densidad ósea puede mejorar. Sin embargo, en casos avanzados o cuando la enfermedad ha estado presente durante mucho tiempo, puede ser necesario abordar las complicaciones óseas por separado. Esto puede incluir la implementación de medidas para mejorar la salud ósea, como el aumento de la ingesta de calcio y vitamina D, la realización de ejercicio de carga y la administración de medicamentos para fortalecer los huesos.
Enfermedades endocrinas
Hipertiroidismo
El hipertiroidismo es una condición en la cual la glándula tiroides produce un exceso de hormona tiroidea. Esto puede tener diversas consecuencias para la salud. En primer lugar, el metabolismo se acelera, lo que puede llevar a una pérdida de peso inexplicada, aumento de la sudoración, irritabilidad y nerviosismo.
Además, el hipertiroidismo puede afectar el sistema cardiovascular, aumentando el ritmo cardíaco y la presión arterial. Esto pone a las personas en riesgo de desarrollar enfermedades del corazón, como la hipertensión y la fibrilación auricular. Asimismo, el hipertiroidismo puede afectar el sistema óseo, aumentando la pérdida de calcio en los huesos y debilitándolos. Esto puede llevar a una mayor propensión a sufrir fracturas óseas y osteoporosis. Adicionalmente, el hipertiroidismo puede afectar el sistema nervioso, causando temblores en las manos, ansiedad, insomnio y dificultad para concentrarse.
Es importante destacar que el tratamiento adecuado y oportuno del hipertiroidismo puede ayudar a controlar estos síntomas y prevenir complicaciones a largo plazo.
Hipotiroidismo
El hipotiroidismo es una condición en la cual la glándula tiroides no produce suficiente hormona tiroidea. Esto puede tener diversas consecuencias para la salud. En primer lugar, el metabolismo se enlentece, lo que puede provocar fatiga, aumento de peso inexplicado, sensación de frío y estreñimiento.
Además, el hipotiroidismo puede afectar el sistema cardiovascular, disminuyendo el ritmo cardíaco y la presión arterial. Esto puede llevar a sentir cansancio, debilidad y dificultad para realizar actividades físicas. El hipotiroidismo también puede afectar el sistema mental y emocional, causando depresión, dificultad para concentrarse y cambios en el estado de ánimo.
Asimismo, el hipotiroidismo puede afectar el sistema reproductivo, causando irregularidades en el ciclo menstrual, disminución de la libido y dificultades para quedar embarazada.
Es importante destacar que el hipotiroidismo es una condición tratable. Con el tratamiento adecuado, que generalmente consiste en tomar hormona tiroidea sintética, se puede restaurar el equilibrio hormonal y aliviar los síntomas.
Cáncer de tiroides
El cáncer de tiroides es una enfermedad que afecta a la glándula tiroides, responsable de producir hormonas que regulan el metabolismo del cuerpo. Aunque puede generar preocupación, es importante destacar que el cáncer de tiroides tiene altas tasas de supervivencia cuando se detecta y trata a tiempo.
Existen diferentes tipos de cáncer de tiroides, siendo los más comunes el carcinoma papilar y el carcinoma folicular. Estos suelen manifestarse a través de un nódulo o bulto en el cuello, dificultad para tragar, cambios en la voz o inflamación de los ganglios linfáticos.
El tratamiento para el cáncer de tiroides puede incluir cirugía para extirpar parte o la totalidad de la glándula tiroides, radioterapia y terapia con yodo radiactivo. Es fundamental contar con el seguimiento médico adecuado y realizar revisiones periódicas para detectar cualquier recurrencia o desarrollo de nuevas lesiones.
Diabetes tipo 1
La diabetes tipo 1 es una enfermedad autoinmune en la cual el sistema inmunológico ataca y destruye las células productoras de insulina en el páncreas. Como resultado, el cuerpo no puede regular adecuadamente los niveles de azúcar en la sangre.
A diferencia de la diabetes tipo 2, la diabetes tipo 1 no está relacionada con el estilo de vida ni con factores de riesgo específicos. Se cree que hay una predisposición genética y factores ambientales que desencadenan la enfermedad. Las personas con diabetes tipo 1 requieren administrarse insulina diariamente para mantener los niveles de glucosa en la sangre dentro de un rango saludable. Además, deben monitorear sus niveles de azúcar regularmente, llevar una dieta equilibrada y hacer ejercicio para mantener un buen control metabólico.
El apoyo emocional y la educación son fundamentales en el manejo de la diabetes tipo 1. Existen organizaciones y comunidades que ofrecen recursos, información y apoyo para aquellos que viven con esta enfermedad. Aunque la diabetes tipo 1 es una condición crónica, con el cuidado adecuado, las personas con diabetes tipo 1 pueden llevar una vida activa y plena. Es importante fomentar la conciencia y la comprensión sobre esta enfermedad para promover la inclusión y el apoyo a las personas que viven con diabetes tipo 1.
Diabetes tipo 2
La diabetes tipo 1 es una enfermedad autoinmune en la cual el sistema inmunológico ataca y destruye las células productoras de insulina en el páncreas. Como resultado, el cuerpo no puede regular adecuadamente los niveles de azúcar en la sangre.
A diferencia de la diabetes tipo 2, la diabetes tipo 1 no está relacionada con el estilo de vida ni con factores de riesgo específicos. Se cree que hay una predisposición genética y factores ambientales que desencadenan la enfermedad. Las personas con diabetes tipo 1 requieren administrarse insulina diariamente para mantener los niveles de glucosa en la sangre dentro de un rango saludable. Además, deben monitorear sus niveles de azúcar regularmente, llevar una dieta equilibrada y hacer ejercicio para mantener un buen control metabólico.
El apoyo emocional y la educación son fundamentales en el manejo de la diabetes tipo 1. Existen organizaciones y comunidades que ofrecen recursos, información y apoyo para aquellos que viven con esta enfermedad. Aunque la diabetes tipo 1 es una condición crónica, con el cuidado adecuado, las personas con diabetes tipo 1 pueden llevar una vida activa y plena. Es importante fomentar la conciencia y la comprensión sobre esta enfermedad para promover la inclusión y el apoyo a las personas que viven con diabetes tipo 1.
Síndrome de Cushing
El síndrome de Cushing es un trastorno endocrino raro que se caracteriza por niveles elevados y crónicamente altos de cortisol en el cuerpo. Esta condición puede ser causada por enfermedades localizadas en la hipófisis (una glándula ubicada en el cerebro), por enfermedades de las glándulas suprarrenales o por el uso prolongado de medicamentos esteroides.
Los síntomas del síndrome de Cushing pueden ser diversos y variados. Algunos de ellos incluyen aumento de peso, especialmente en la zona del abdomen y el rostro, adelgazamiento de los brazos y las piernas, debilidad muscular, piel delgada y propensa a los moretones, y cambios en el estado de ánimo como irritabilidad o depresión. El síndrome de Cushing puede tener impactos significativos en la salud y el bienestar de una persona, pudiendo causar problemas óseos, como osteoporosis, aumentar el riesgo de infecciones, alterar el equilibrio hormonal y afectar la función del sistema inmunológico.
El diagnóstico del síndrome de Cushing puede requerir pruebas hormonales, análisis de sangre, pruebas de imágenes y otras evaluaciones médicas. El tratamiento varía según la causa subyacente e incluye opciones como la cirugía para extirpar tumores o la reducción gradual del uso de medicamentos esteroides.
Hiperparatiroidismo primario
El hiperparatiroidismo primario es un trastorno endocrino que ocurre cuando una o más glándulas paratiroides se vuelven hiperactivas y producen demasiada hormona paratiroidea (PTH). La PTH es responsable de regular los niveles de calcio y fósforo en el cuerpo.
El hiperparatiroidismo primario puede ser causado por un adenoma paratiroideo (un tumor benigno) o por hiperplasia de las glándulas paratiroides. Los niveles elevados de PTH pueden resultar en una absorción excesiva de calcio de los huesos, lo que puede llevar a niveles altos de calcio en la sangre. Los síntomas del hiperparatiroidismo primario pueden variar, pero incluyen fatiga, debilidad muscular, dolor óseo, osteoporosis, fracturas, problemas digestivos, micción frecuente, cálculos renales y aumento de la sed.
El diagnóstico del hiperparatiroidismo primario se realiza mediante pruebas de sangre para medir los niveles de calcio y PTH, así como pruebas de imagen para localizar el problema en las glándulas paratiroides. El tratamiento del hiperparatiroidismo primario generalmente implica la extirpación quirúrgica del adenoma o la hiperplasia de las glándulas paratiroides. Esto puede aliviar los síntomas y normalizar los niveles de calcio en la sangre.
Tumores hipofisarios
Los tumores hipofisarios son crecimientos anormales que se forman en la glándula hipófisis, una estructura pequeña, pero crucial en el cerebro que regula la producción de hormonas. Estos tumores pueden ser benignos o, en raras ocasiones, malignos.
Los tumores hipofisarios pueden afectar la producción y liberación de las hormonas reguladas por la glándula hipófisis. Dependiendo del tipo de tumor y las hormonas involucradas, los síntomas pueden variar ampliamente. Algunos de los síntomas incluyen dolores de cabeza persistentes, cambios en la visión, fatiga, disfunción sexual, irregularidades menstruales, pérdida o aumento de peso y problemas puntuales relacionados con la producción de hormonas específicas. El diagnóstico de los tumores hipofisarios se realiza mediante pruebas de imagen como resonancia magnética (RM) y análisis de sangre para evaluar los niveles hormonales.
El tratamiento depende del tamaño y tipo de tumor, así como de los síntomas y las necesidades individuales del paciente. Las opciones terapéuticas incluyen la observación y seguimiento, medicamentos para controlar la producción de hormonas o la cirugía para extirpar el tumor. Es importante destacar que, en muchos casos, los tumores hipofisarios son tratables y la calidad de vida de los pacientes puede mejorar significativamente con el tratamiento adecuado.
Acromegalia
La acromegalia es un trastorno hormonal que se produce debido a la producción excesiva de la hormona del crecimiento en la glándula hipófisis. Esta condición generalmente se desarrolla lentamente y se caracteriza por un crecimiento excesivo de los tejidos, especialmente en manos, pies y rostro.
La acromegalia es causada por un tumor en la hipófisis. Los síntomas pueden incluir agrandamiento de los huesos y los tejidos blandos, manos y pies más grandes, rasgos faciales gruesos, mandíbula prominente, voz profunda, sudoración excesiva, dolor articular y muscular, y problemas con la visión. El diagnóstico implica pruebas de laboratorio para medir los niveles de hormona del crecimiento y de factor de crecimiento similar a la insulina tipo 1 (IGF-1), así como imágenes médicas para localizar el tumor.
El tratamiento de la acromegalia puede incluir la cirugía para extirpar el tumor, la radioterapia o la terapia médica para controlar la producción de hormonas. Aunque los cambios físicos causados por la acromegalia pueden ser permanentes, el tratamiento adecuado puede ayudar a controlar los síntomas y prevenir complicaciones adicionales